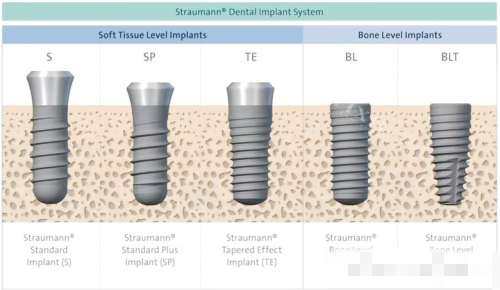
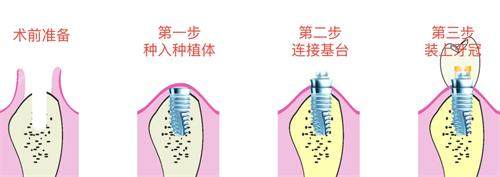
在种植牙手术中,牙槽骨的骨质类型直接影响种植体的选择与成功概率。根据Lekholm和Zarb的分类标准,牙槽骨被划分为Ⅰ至Ⅳ类,其中Ⅱ类骨因兼具骨密度与血供优势,被临床医生视为种植的“黄金选择”。
一、四类牙槽骨特性与种植挑战
Ⅰ类骨:高密度硬骨,需精细控温
Ⅰ类骨以密质骨为主,硬度高但血供不足。临床数据显示,此类骨质种植体初期稳定性强,但钻针易因摩擦产热灼伤骨组织,导致骨结合失败。医生建议:
使用大量冷却生理盐水降温,避免骨灼伤。
选择直径≥3.8mm、长度≥9mm的种植体,确保植入深度。
优先采用自攻型种植体,减少攻丝步骤。
Ⅱ类骨:中等密度,成功概率高
Ⅱ类骨由厚层密质骨包绕密集排列的骨小梁组成,兼具硬度与血供。研究显示,Ⅱ类骨种植体10年存活率达95%以上,是临床优选。医生推荐:
种植体直径≥3.85mm、长度≥9mm,适应前牙区骨高度充足但宽度不足的病例。
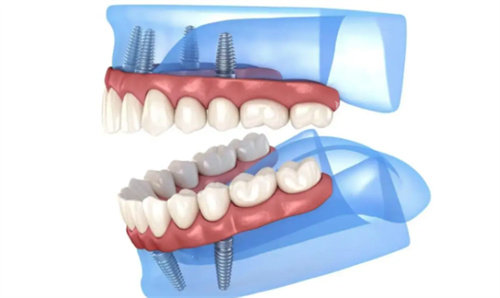
适合All-on-4等即刻负重技术,缩短治疗周期。
Ⅲ类骨:薄皮质骨,需增强固位
Ⅲ类骨的骨皮质薄,骨松质呈片状分布,初期稳定性较差。临床建议:
种植体直径≥3.95mm、长度≥10.5mm,增加骨接触面积。
采用双层皮质骨固定或骨挤压技术,提升初期稳定性。
Ⅳ类骨:低密度软骨,需特殊设计
Ⅳ类骨常见于上颌后牙区,骨密度低、血供差,种植体易松动。医生建议:
种植体直径≤4mm、长度≥11mm,避免过度扩孔。
选择颈部外展或平行壁设计的种植体,利用骨皮质增强固位。
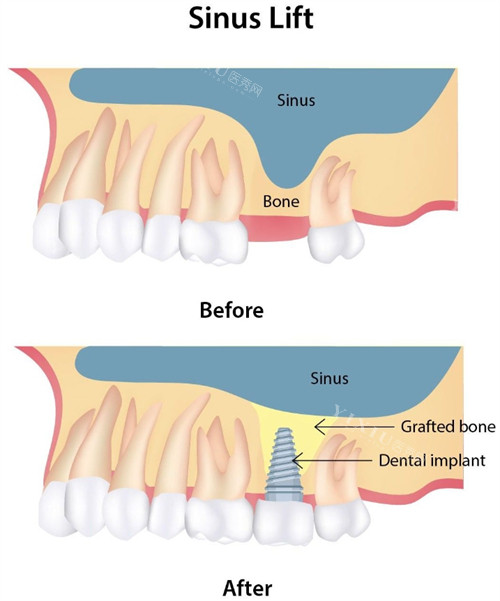
必要时采用骨挤压或上颌窦提升术,改善骨量。
二、Ⅱ类骨:为何成为种植“黄金选择”?
生物力学优势
Ⅱ类骨的密质骨与松质骨比例适中,既能提供种植体所需的初期稳定性,又能确保充足的血供促进骨结合。CBCT显示,Ⅱ类骨种植体周围骨密度在术后3个月可增加15%-20%,远高于Ⅰ类骨的5%-8%。
适应症广泛
Ⅱ类骨常见于前牙区及下颌后牙区,适合单颗种植、多颗桥接及全口修复。例如,上颌中切牙区若骨高度充足(≥10mm),即使骨宽度不足4mm,仍可通过直径3.8-4.2mm的种植体实现稳定修复。
并发症风险低
临床追踪显示,Ⅱ类骨种植体术后感染率低于1%,种植体周围炎发生率仅0.5%-1%。相比之下,Ⅳ类骨种植体***高达5%-10%,主要因初期稳定性不足导致。
三、不同骨质类型的种植体选择策略
骨质类型 推荐种植体类型 关键技术 适用场景
Ⅰ类骨 自攻型、锥形种植体 控温钻孔、减少攻丝 前牙区单颗缺失
Ⅱ类骨 常规圆柱形种植体 All-on-4即刻负重 全口/半口修复
Ⅲ类骨 双螺纹、颈部外展种植体 骨挤压、双层皮质骨固定 下颌后牙区骨量不足
Ⅳ类骨 半自攻、光滑颈圈种植体 上颌窦提升、骨挤压 上颌后牙区骨密度低
四、患者自测:你的牙槽骨适合哪种种植体?
自测方法:
Ⅰ类骨:敲击牙齿有“金属声”,牙槽骨硬如石板。
Ⅱ类骨:敲击声清脆,牙槽骨有一定弹性。
Ⅲ类骨:牙槽骨薄,按压有轻微凹陷感。
Ⅳ类骨:牙槽骨疏松,探针易插入。
医生建议:
术前通过CBCT明确骨质类型,避免盲目选择种植体。
Ⅰ类骨患者需选择经验充足的医生,确保术中控温。
Ⅳ类骨患者建议优先植骨或选择短种植体(≤6mm)。
骨质适配是种植成功的基石
Ⅱ类骨因兼具硬度与血供,成为种植牙的“理想基质”,但Ⅰ、Ⅲ、Ⅳ类骨质通过个性化方案仍可实现高成功概率。患者需通过CBCT明确骨质类型,与医生共同制定种植方案。毕竟,种植牙的成功,是骨质条件、种植体设计与医生技术的三重确保。